Neste texto, discuto os sintomas e a neurofisiologia da doença de Parkinson e também seu distúrbio de fala característico, a disartria hipocinética.
Doença de Parkinson
James Parkinson, cirurgião inglês, foi quem primeiro descreveu seis casos da doença em 1817. Ele inicialmente chamou a condição de “paralisia agitante”. Posteriormente, foi Jean-Martin Charcot que cunhou a expressão “doença de Parkinson” para a condição descrita por James Parkinson.
A doença de Parkinson é uma condição degenerativa que afeta 1% dos indivíduos acima de 60 anos [1]. Os neurônios da substância negra vão morrendo progressivamente, o que faz com que o nível de dopamina diminua na mesma proporção, porque é na substância negra que este neurotransmissor é produzido [1]. A diminuição progressiva de dopamina gera sintomas como [1]:
- Lentidão para iniciar movimentos (acinesia);
- Lentidão para executar movimentos (bradicinesia);
- Dificuldade para mudar de um movimento para outro (perseveração);
- Aceleração na execução de movimentos: como a festinação, que é a aceleração do andar, e a taquilalia, que é a aceleração da fala;
- Ausência de movimentos (hipocinesia): como a redução da expressão facial (hipomimia), redução da deglutição automática de saliva, que leva ao escape de saliva (sialorreia), redução dos movimentos de braços durante o andar (“marcha em bloco”);
- Aumento do tônus muscular (hipertonia plástica), que atinge principalmente a musculatura flexora do corpo (levando à postura cifótica, por exemplo);
- Tremor de repouso, que afeta principalmente as mãos. O tremor diminui com a movimentação da parte do corpo afetada. Piora com o esforço mental e com a tensão emocional. Desaparece durante sono.
Esses sintomas afetam principalmente a atividade motora voluntária e automática: andar, falar, escrever, alimentar-se, vestir-se, dirigir, etc. [1].
Vê-se que a doença de Parkinson e a gagueira compartilham muitos sintomas, embora os sintomas da gagueira sejam específicos à fala. Na gagueira, também há acinesia, bradicinesia, hipomimia e hipertonia.
Outro sintoma que pode ser exibido pelos indivíduos com doença de Parkinson é a acinesia súbita, que é a perda abrupta da capacidade de iniciar um movimento [1]. Geralmente este sintoma afeta a marcha e é disparado por mudanças externas, como a visão de um degrau ou de uma faixa pintada no chão, ou por uma situação de tensão emocional. Penso se isso também não acontece em sujeitos com gagueira: quantas vezes uma pessoa que gagueja está falando com boa fluência quando, de repente, experimenta subitamente um bloqueio muito intenso?
Por outro lado, também pode ocorrer melhora abrupta e temporária dos sintomas em indivíduos com doença de Parkinson (um fenômeno conhecido como cinesia paradoxal) [1]. Isso também ocorre na gagueira: é possível a uma pessoa que gagueja experimentar melhora intensa e temporária de sua fala. Chama minha atenção o fato de que não ocorre a ninguém dizer a uma pessoa com Parkinson: “Está vendo como a sua doença de Parkinson é emocional? Viu que agora você conseguiu andar com facilidade? É só você ficar calmo que vai conseguir sempre!”. Embora seja isso que, muitas vezes, seja dito a uma pessoa com gagueira…
Em termos neuroquímicos, tanto a acinesia súbita quanto a cinesia paradoxal na doença de Parkinson vêm sendo associadas a mudanças temporárias na concentração de noradreanalina e não de dopamina [1].
A doença de Parkinson em si é considerada idiopática, ou seja, sem causa conhecida [1]. Apenas em uma pequena parte dos casos é considerada hereditária. Entretanto, também há o parkinsonismo secundário, que é consequência de outras condições, por exemplo: uso de certos medicamentos (como neurolépticos), intoxicações (como organofosforados), infecções (como HIV), doença vascular cerebral, trauma cranioencefálico, tumores de sistema nervoso central, hidrocefalia e distúrbios metabólicos [1]. Nesses casos, se for possível a remoção ou resolução da causa primária, o parkinsonismo se resolve.
Os medicamentos utilizados para aliviar os sintomas da doença de Parkinson procuram aumentar a atividade dopaminérgica. Isso pode ser feito de diversas formas [1]:
- Com anticolinérgicos, como o biperideno. Ocorre redução da recaptação de acetilcolina na fenda sináptica, propiciando maior equilíbrio entre acetilcolina e dopamina (já que ambas estão em concentrações reduzidas). A rigidez e o tremor são os sintomas que obtêm melhor resposta a este tipo de tratamento. Até o advento da levodopa, os anticolinérgicos eram os únicos medicamentos disponíveis para o tratamento da doença de Parkinson.
- Com precursores de dopamina, como a levodopa. A levodopa é transformada em dopamina na substância negra pela ação da enzima dopadescarboxilase;
- Com agonistas dopaminérgicos, como a bromocriptina. A substância estimula os receptores dopaminérgicos (geralmente D2) para que captem melhor a dopamina disponível.
- Com bloqueadores da degradação de dopamina, como a selegilina. É considerada como terapia protetora, porque tem maior capacidade de preservar os neurônios remanescentes da substância negra através de mecanismos antioxidantes e antiapoptóticos. A selegilina atualmente é considerada a única substância capaz de retardar a progressão da doença de Parkinson.
A levodopa é o medicamento mais utilizado no tratamento da doença de Parkinson. Seu uso iniciou na década de 1960 e até hoje é considerada a melhor alternativa para o tratamento da doença. Entretanto, o uso isolado da levodopa não é mais indicado. Atualmente, associa-se a levodopa com a carbidopa. A carbidopa inibe a ação periférica (fora do sistema nervoso central) da enzima dopadescarboxilase, reduzindo os efeitos colaterais e melhorando o aproveitamento da levodopa [1].
Também é possível tratar a doença de Parkinson com estimulação cerebral profunda [1]. Neste caso, são implantados eletrodos no núcleo subtalâmico, no globo pálido interno e no tálamo. A estimulação elétrica pode ser regulada em frequência e intensidade através de um sistema de controle externo. Este procedimento pode ser feito unilateral ou bilateralmente. A grande vantagem desta técnica é ser reversível. As desvantagens são o custo elevado e o risco de infecção.
Também é possível tratar a doença de Parkinson cirurgicamente [1]. São feitas lesões no núcleo subtalâmico, no globo pálido interno ou no tálamo. Lesões no núcleo subtalâmico são preferíveis quando o sintoma predominante é a rigidez, enquanto lesões no tálamo são preferíveis quando o sintoma predominante é o tremor. Para todos os outros casos opta-se por lesões no globo pálido interno. A lesão cirúrgica é feita apenas unilateralmente devido ao risco de intensa piora da fala disártrica. A grande desvantagem deste procedimento é ser irreversível. O tratamento cirúrgico é realizado quando o tratamento medicamentoso não se mostra mais efetivo para o controle dos sintomas da doença.
Produção de fala e doença de Parkinson
Tendo em vista que a doença de Parkinson afeta a movimentação voluntária do corpo, ela também afeta a fala em seus aspectos de articulação, fonação e ressonância. As alterações de fala na doença de Parkinson são chamadas de disartria hipocinética e ocorrem em cerca de 90% dos indivíduos [2].
Já na primeira descrição da doença, em 1817, James Parkinson apontou que a fala dos sujeitos acometidos apresentava redução de volume vocal, imprecisão articulatória e interrupções na fluência [2]. Se as alterações de fala foram citadas já na primeira descrição da doença, é sinal de que são bastante perceptíveis e importantes.
As alterações de articulação, fonação e ressonância na fala dos indivíduos com doença de Parkinson decorrem principalmente da hipertonia [2]. O tônus aumentado restringe a movimentação dos articuladores, ocasionando movimentos de menor amplitude. Dentre os sintomas, destacam-se:
- O suporte aéreo para a fala é menor, o que acarreta diminuição do volume vocal.
- Com as pregas vocais mais rígidas, a frequência fundamental da voz aumenta e a qualidade vocal se torna tensa e áspera.
- Os movimentos de lábios e língua também são de menor amplitude, o que ocasiona menor contraste fônico, aumento da taxa de elocução e inconsistências na produção do acento lexical primário.
A acinesia e a hipertonia também estão relacionadas com a ocorrência de hesitações no início da produção. Sobre isso falaremos mais detalhadamente no próximo texto.
A perda de contrastes fônicos (imprecisão articulatória) não é necessariamente sinal de distúrbio. Ela está presente na fala de todos os falantes [2]. É consequência do undershoot articulatório, ou seja, o articulador não atinge o alvo ou não permanece nele o tempo necessário para a produção do contraste. Este é um fenômeno típico de vogais não tônicas, de alofones e de final de enunciado. O problema da fala disártrica é que o undershoot articulatório torna-se regra e não exceção [2].
As dificuldades articulatórias ocorrem em cerca de 50% dos sujeitos com doença de Parkinson [2]. Os fones mais prejudicados são aqueles que requerem maior amplitude articulatória. Desta forma:
- O espaço vocálico é reduzido. As vogais mediais ([ɛ, e, ɔ, o]) tendem a ser mais preservadas em comparação às vogais dos extremos do triângulo (como [a, i, u]). Lembrando que a área do espaço vocálico apresenta grande correlação com a inteligibilidade da fala.
- A classe das oclusivas tende a ser mais prejudicada do que a das fricativas. Nas oclusivas, a extensão dos gestos articulatórios é mais ampla, tendo em vista que é necessário ocluir temporariamente o trato através do contato direto entre articulador passivo e ativo. Nas fricativas, a extensão dos gestos articulatórios é menor, porque basta a aproximação de articulador passivo e ativo para a produção.
A fonoaudióloga Maria Francisca Soares produziu uma tese sobre a produção de vogais orais e de fricativas em idosos com e sem doença de Parkinson (média de 65 e 67 anos, respectivamente). Cada grupo foi constituído por três mulheres e três homens. Todos os sujeitos com Parkinson apresentavam disartria hipocinética de grau moderado ou grave.
Todos os sujeitos foram solicitados a repetir frases que continham palavras com os fones-alvo. Todas as palavras-alvo eram trissílabas e paroxítonas, sendo que os fones-alvo sempre estavam em posição tônica. Por exemplo, “A forte rajada de vento virou a fragata”, na qual a palavra-alvo era “rajada” e o fone-alvo era a fricativa palatal vozeada, [ʒ]. A seguir, serão discutidos alguns dos resultados principais da tese.
As sete vogais orais de posição tônica do português brasileiro ([a, ɛ, e, i, ɔ, o, u]) foram analisadas com diversos parâmetros acústicos. Vamos nos ater a dois dos principais resultados.
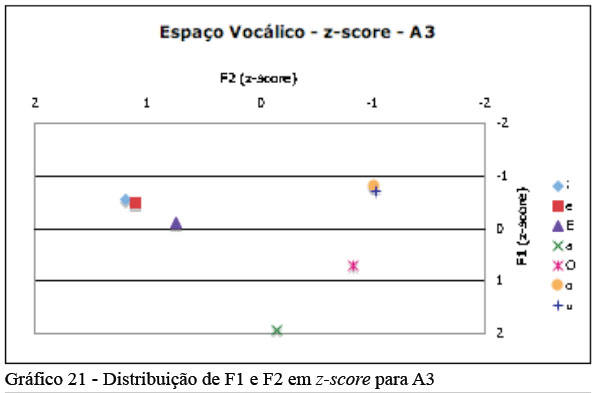
O primeiro resultado relativo às vogais refere-se aos valores do segundo formante (F2), os quais foram significativamente distintos entre os grupos. No grupo de sujeitos com Parkinson a extensão dos valores assumidos por F2 foi menor, indicando menor mobilidade no sentido ântero-posterior de língua, com prejuízo do local de constrição do gesto vocálico. Para ilustrar, a figura abaixo mostra os valores de F1 e F2 normalizados em z-score para o sujeito A3 (figura reproduzida da página 88 da tese citada).
O sujeito A3 tinha 68 anos à época da pesquisa e apresentava Parkinson há oito anos. Pela figura, é possível verificar que o sujeito realizou contraste fônico entre as vogais [a, ɛ, ɔ], porque elas têm espaços bem delimitados no polígono. Entretanto, os contrastes fônicos entre [e, i] e entre [o, u] foram perdidos. Ocorreu posteriorização da língua na produção do [i] (que deveria estar mais à frente no polígono) e a anteriorização da língua na produção do [u] (que deveria estar mais atrás no polígono). Além disso, também houve elevação da língua na produção do [ɛ], embora não tenha havido perda de contraste fônico. Este exemplo ilustra bem como este sujeito estava perdendo a precisão articulatória das vogais com consequentes prejuízos para inteligibilidade da fala.
O segundo resultado relativo às vogais refere-se às vogais posteriores [o, u], as quais apresentaram menor distinção entre si no grupo com Parkinson. Também houve perda de contraste de vogais posteriores em alguns sujeitos do grupo controle, mas menos acentuada. Para ilustrar, a figura abaixo mostra os valores de F1 e F2 para todas as vogais produzidas pelo sujeito A3 (figura reproduzida da página 93 da tese citada). Em princípio, cada vogal deve ter seu espaço de realização, havendo pouca ou nenhuma intersecção entre os espaços de duas vogais distintas, a fim de se preservar os contrastes fônicos. Quando todas as realizações são plotadas no mesmo gráfico, vê-se que o sujeito A3 apresenta apenas cinco regiões de produções vocálicas e não sete, como seria o esperado.
Também foram analisadas seis das sete fricativas do português brasileiro ([f, v; s, z; ʃ, ʒ]) com diversos parâmetros acústicos (a fricativa [x] não foi estudada). Vamos nos ater a três resultados referentes à produção do vozeamento das fricativas.
Os grupos se diferenciaram em relação ao padrão esperado de produção (ou seja, produções “corretas” ou “incorretas”). Os sujeitos com Parkinson tenderam a vozear fricativas desvozeadas, enquanto o grupo controle fez exatamente o oposto. Importante lembrar que as fricativas estavam em posição intervocálica (como em “passada”), o que favorecia a manutenção do vozeamento. O desvozeamento implicaria na execução de um amplo movimento de abertura glótica, o que não foi possível aos sujeitos com Parkinson. A manutenção do vozeamento favoreceu a indistinção da fricativa desvozeada em relação às vogais que a circundavam. Esta é mais uma evidência de que os sintomas motores da doença de Parkinson prejudicam não apenas a fala em seus aspectos biomecânicos, mas também em seu aspecto linguístico (isto é, de produção de contraste).
Os grupos não se diferenciaram em relação à produção categórica de vozeamento ou desvozeamento (por exemplo, produzir [s] claramente como [z] ou vice-versa). Entretanto, os sujeitos com Parkinson apresentaram significativamente maior número de produções ambíguas em relação aos controles (por exemplo, produzir [s] metade com vozeamento e metade sem). Mais uma vez, os contrastes não foram estabelecidos.
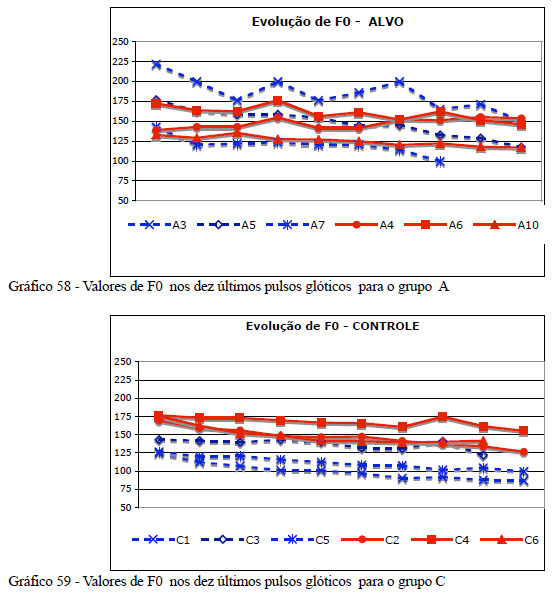
O terceiro resultado referente ao vozeamento refere-se à mudança na frequência fundamental (F0) das vogais que precediam as fricativas desvozeadas. Todos os sujeitos (como ou sem Parkinson) diminuíram a F0 antes de iniciar a produção da fricativa desvozeada (uma estratégia típica de idosos). Entretanto, nos sujeitos com Parkinson perdeu-se a distinção entre os gêneros. Para ilustrar, a figura abaixo mostra o valor dos dez últimos pulsos glóticos antes da realização das fricativas desvozeadas (figura reproduzida da página 126 da tese citada). Nos controles, distinguem-se claramente as produções masculinas (mais graves) das femininas (mais agudas). Nos sujeitos com Parkinson, as produções masculinas e femininas se misturam.
Portanto, as alterações de fala que ocorrem na doença de Parkinson convergem para a perda de produção de contrastes fônicos e prosódicos, com padrões motores que levam à indistinção das categorias linguísticas.
Referências:
[1] Barbosa, E. R.; Haddad, M. S. & Gonçalves, M. R. R. (2005). Distúrbios do movimento. In: Nitrini, R. & Bacheschi, L. A. A neurologia que todo médico deve saber (pp. 297-321). 2ª ed. São Paulo: Atheneu.
[2] Soares, M. F. P. (2009). Estratégias de produção de vogais e fricativas: análise acústica da fala de sujeitos portadores de doença de Parkinson. Tese de doutorado. Instituto de Estudos da Linguagem da Universidade Estadual de Campinas.